Schilddrüsenerkrankungen
Kleine Drüse, große Wirkung
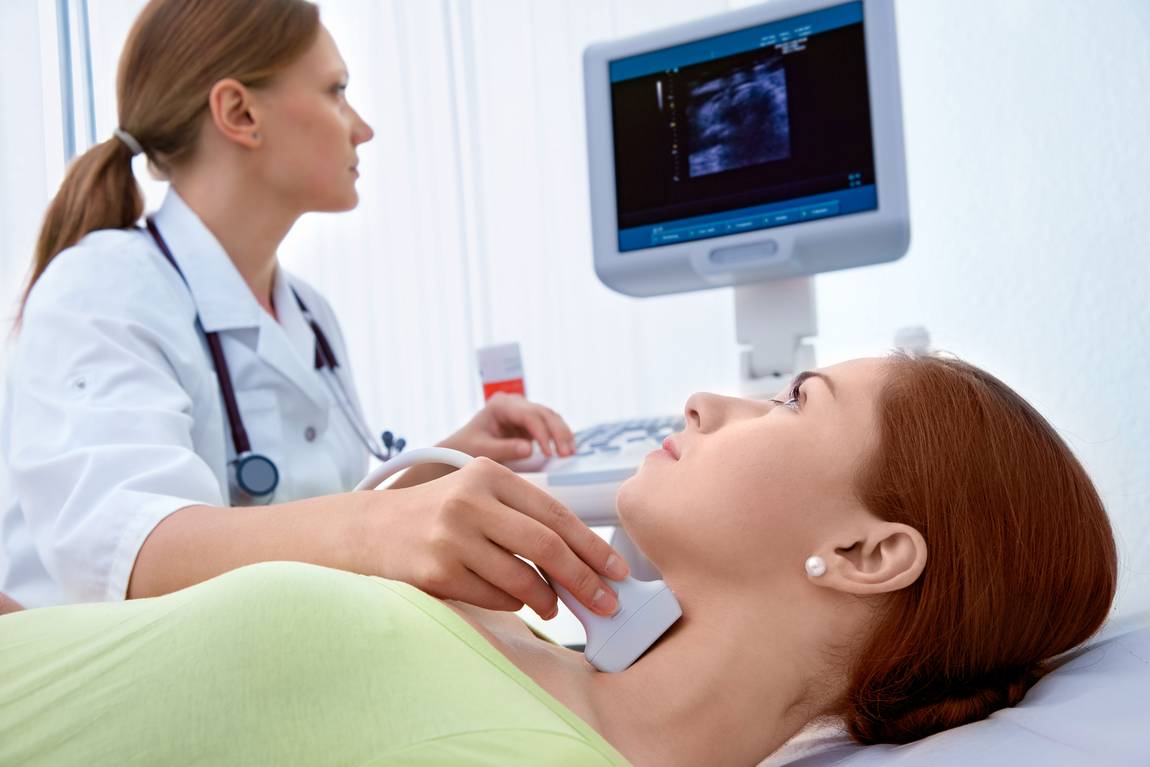
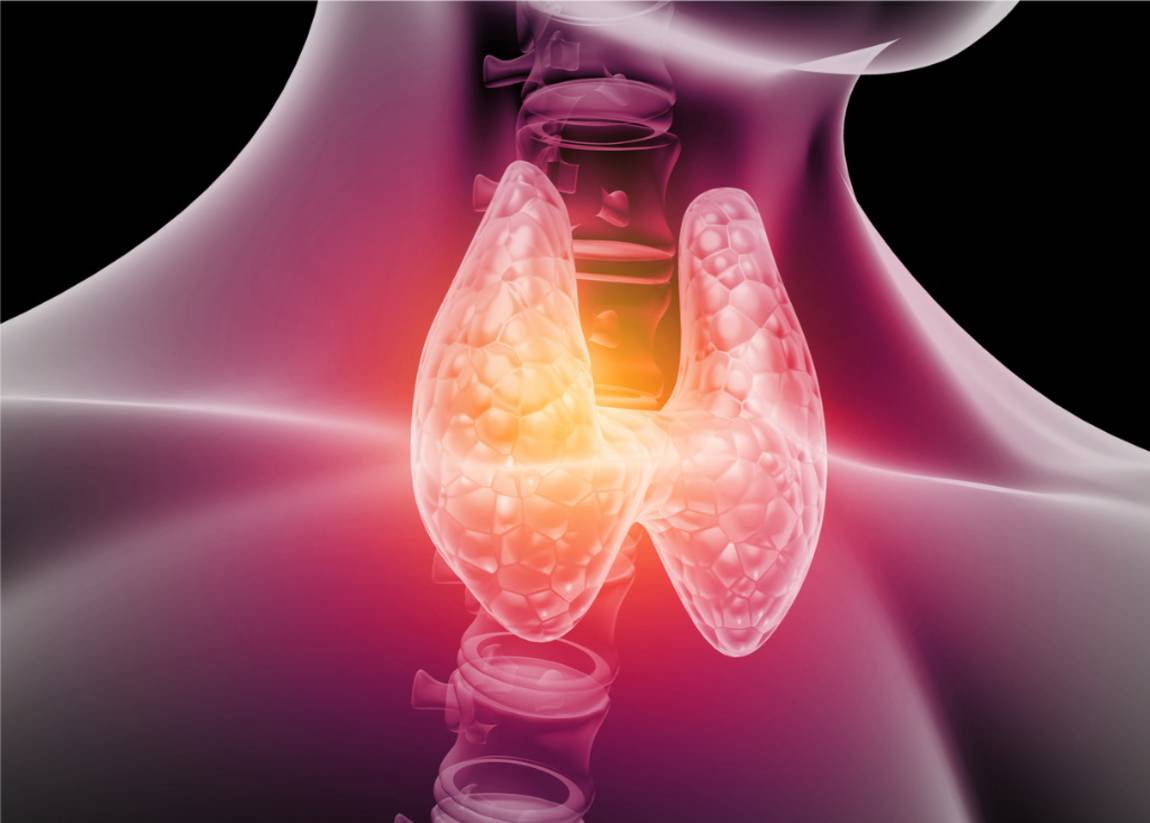
Die Schilddrüse (Glandula thyroidea) ist eine kleine Drüse, die vorne am Hals vor der Luftröhre liegt. Sie produziert die Schilddrüsenhormone, die im Blut als fT3 und fT4 gemessen werden können. In ihrer Funktion wird sie durch die Hirnanhangdrüse (Hypophyse) reguliert. Die Hirnanhangdrüse produziert das sogenannte Thyroidea-stimulierende Hormon (TSH). Ist die Schilddrüse gesund, führt ein steigendes TSH zu einer vermehrten Produktion von Schilddrüsenhormonen in der Schilddrüse und ein fallendes zu einer verminderten Produktion. Die Wirkung der Schilddrüsenhormone selbst lässt sich als Motor des Stoffwechsels beschreiben. Übermäßig hohe Schilddrüsenhormonwerte führen zu einer Beschleunigung der Herz-, der Magen-Darm-Funktion und anderer stoffwechselaktiver Prozesse. Niedrige oder zu geringe Schilddrüsenhormonwerte verlangsamen den Stoffwechsel. Schilddrüsenerkrankungen sind relativ häufig. Es lassen sich Erkrankungen der Schilddrüsenfunktion wie Überfunktion (Hyperthyreose) und Unterfunktion (Hypothyreose) unterscheiden. Zusätzlich kann eine vergrößerte, knotig veränderte oder entzündlich veränderte Schilddrüse auftreten. In seltenen Fällen ist Schilddrüsenkrebs die Ursache für einen Knoten der Schilddrüse. Mit klinischen Untersuchungen, Blut und Urinuntersuchungen sowie bildgebenden Verfahren erfolgt eine Abklärung, so dass eine Therapieempfehlung gegeben werden kann.